هزینه درمان افزایش یافته و از حد توان مزدبگیران خارج شده است. بیمارستانهای دولتی بیماران فقیر را تا زمان تسویه حساب زندانی میکنند.
در سالهای اخیر با افزایش هزینه درمان مراجعه به پزشک در ایران کاهش چشمگیری یافته است. دولت که قرار بود با استقرار نظام بیمه درمانی همگانی سهم بیمار از هزینه درمان را کاهش دهد، پیش از این که تمامی جمعیت را بیمه کند، در برابر درخواست نظام پزشکی برای افزایش سالانه تعرفه نظام پزشکی عقب نشست.
با تصویب هیئت وزیران تعرفه خدمات پزشکی حداقل ۲۵ درصد افزایش یافت و هزینه مراجعه به پزشکان با سابقه تا ۴۰ درصد. فقرای بدون بیمه برای یک شب بستری شدن در بیمارستان درجه چهار باید حداقل یک میلیون تومان هزینه کنند.
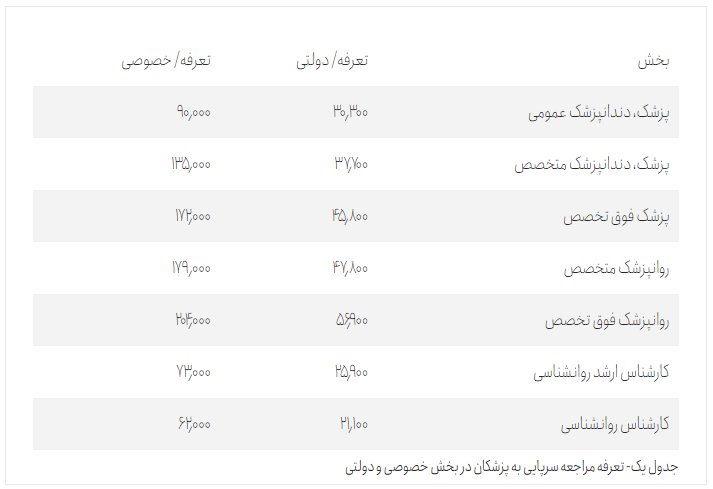
بر اساس ابلاغ هیئت وزیران در سال ۱۴۰۲ تعرفه خدمات پزشک عمومی بخش دولتی ۳۰ هزار و ۳۰۰ تومان و بخش خصوصی ۹۰ هزار تومان تعیین شده است. بخشی از هزینه درمان در بخش دولتی را شرکتهای بیمه پوشش میدهند با این حال سهم بیمار بازهم حدود یک سوم هزینه درمان است. مراجعه به پزشکان متخصص یا با سابقه از تعرفه حداقلی تعین شده بیشتر است. به عنوان نمونه حداقل تعرفه پزشک فوق تخصص در بخش دولتی ۴۵ هزار و ۸۰۰ تومان و در بخش خصوصی ۱۷۲ هزار تومان است که پرداخت آن از توان کسر بزرگی از مزدبگیران خارج است. جدول شماره یک تعرفه خدمات پزشکی را در دو بخش دولتی و خصوصی نشان میدهد.
یک پیامد آشکار افزایش تعرفه خدمات درمان در وضعیتی که سهم بیمار به دلیل ضعف در نظام تامین اجتماعی و بیمه همچنان رقمی بزرگتر از ۳۰ درصد است، کاهش مراجعه به پزشک و مزمن شدن بیماری خواهد بود.
به عنوان یک نمونه روزنامه همشهری دی ماه ۱۴۰۱، پیش از آنکه تعرفه خدمات پزشکی افزایش یابد از کاهش مراجعه به روانشناسان و روانپزشکان خبر داده و به نقل از یک شهروند که والدینش را در دوره همهگیری کووید۱۹ از دست داد، نوشته بود: چند ماه بعد از فوت والدینم به اصرار یکی از دوستان نزدیکم نزد مشاور رفتم. بعد از اتمام جلسه اول وقتی برای پرداخت حق مشاوره مبلغ را پرسیدم، مغزم سوت کشید. باید به ازای هر ۱۵ دقیقه صحبت حدود ۴۰۰ هزار تومان پرداخت میکردم. من حدود یک ساعت در اتاق مشاورهگران قیمت بودم و حدود یکمیلیون و ۲۰۰ هزار تومان باید پرداخت میکردم! درمانم به همان یک جلسه خلاصه شد و در نهایت بیخیال این نوع درمان شدم. این در حالی است که به شدت به این درمان نیاز دارم.
یک زن ۵۸ ساله دیگر هم همان زمان به همشهری گفته بود دو سوم درآمدش را برای مراجعه به روانپزشک هزینه میکند:
قبل از این به جلسات تراپیدرمانی رایگان در مراکز بهداشت محله میرفتم اما روانشناس مقابلم بسیار کم سن و سال بود و تجربه کافی نداشت، بعد از ۶ ماه مراجعه مستمر هم نتیجهای عایدم نشد! الان هزینه زیادی پرداخت میکنم شاید دوسوم درآمدم را، اما چارهای نیست.
ایرج حریرچی، معاون وزیر بهداشت و درمان وقت در سال ۱۳۹۸ کاهش مراجعه به پزشک به دلیل فقر مالی را تایید کرده بود: «حدود ۳۰ درصد بار مراجعات به داروخانهها بدون داشتن نسخه و بدون مراجعه مجدد به پزشک است تا از این طریق بتوانند هزینههای خود را کاهش داده و پول ویزیت را پرداخت نکنند. اینها نشانههای نگرانکنندهای است. در سال ۱۳۹۷ هم نشانههای اولیه کاهش بار مراجعه مردم دیده شد.»
همان سال معاون نظارت و برنامهریزی سازمان نظام پزشکی هم در سخنانی مشابه گفته بود: «ما با بررسی مطب پزشكان متوجه شديم كه مراجعه بيماران به پزشک كاهش پيدا كرده است. از سوي ديگر مراجعه به داروخانهها برای تجديد نسخه افزايش پيدا كرده اما در حال حاضر آمار دقيقی دراين زمينه نداريم».
چهار سال پس از اذعان مسئولان وقت به کاهش مراجعه به پزشک هنوز هم آمار دقیقی در این باره منتشر نشده است. این در حالی است که هزینه معیشت نسبت به سال ۹۸ تحت تاثیر تورم فزاینده بالاتر از ۳۰ درصد در سالهای اخیر به شکل چشمگیری افزایش یافته است.
هزینه کمرشکن سلامت
مراجعه نکردن به پزشک به دلیل فقر مالی برای برخی بیماریها ممکن است امکانپذیر باشد اما هنگامی که بیماری حاد شود، به درمان نیاز دارد و بستری شدن در بیمارستان. بیمههای دولتی تنها هزینه درمان در مراکز درمانی طرف قرارداد را پوشش میدهند. برای درمان در این مراکز اما گاهی باید چند ماه معطل ماند. ناهید، زن خانهداری که بیمه سلامت دارد یکی از مراجعهکنندگان به این مراکز است. او میگوید برای یک سری آزمایش و عکسبرداری در مراکز دولتی باید سه تا چهار ماه صبر کند. اگر هم بخواهد به مراکز خصوصی مراجعه کند فقط یک آزمایش ساده حداقل ۲۵۰ هزار تومان خرج برمیدارد. او ترجیح داده است درد را تحمل کند چون نمیتواند هزینه مراجعه به بخش خصوصی را بپردازد.
فروردین امسال، پیش از نهایی شدن تعرفه خدمات پزشکی، حسین کرمانپور، مدیر اورژانس بیمارستان سینا تهران به روزنامه اعتماد گفته بود: «تعداد بیمارانی که مرخص شده اما با وجود داشتن بیمه درمانی، پولی در بساط ندارند یا کتمان میکنند یا هر علت دیگر، رو به افزایش است. گاهی، دیگر همتختیهای بیمار و گاهی پزشکان و پرستاران بخش، پول روی هم میگذارند برای کمک و گاهی خود بیمارستان تخفیف میدهد! این روال تاب نخواهد آورد».
به گفته او این روند از دو یا سه سال قبل آغاز شده و تا به امروز ادامه دارد. نکته قابل توجه این که بیمارستان سینا دولتی است. با این حال اما کرمانپور گفته بود: هفتگی و ماهانه با تعداد زیادی از بیماران مواجهایم که منتظر تایید مددکاری بیمارستان برای تخفیف هزینههای بستری هستند؛ تخفیف پای صورتحساب ۵۰ هزار تومانی یا ۵۰ میلیون تومانی. پزشکان بیمارستان به دفعات دستمزد خودشان را به عنوان تخفیف حذف میکنند ولی در اغلب موارد، تخفیف ۱۰۰ یا ۲۰۰ یا ۳۰۰ هزار تومانی هم کافی نیست و بیمار، نمیتواند باقی هزینه را بپردازد. در چنین وضعیتی، با وجود آنکه درمان بیمار تمام شده و باید مرخص شود، چند روز روی همان تخت میماند تا چارهای برای جبران هزینهها پیدا شود. تختهای بستری بیمارستان سینا در تمام ایام سال پر است و وقتی با اینگونه بیماران مواجه میشویم، چارهای جز موافقت با ادامه بستری بیمار نداریم درحالی که صف طولانی از بیماران منتظر بستری هم بیرون بیمارستان ایجاد شده است.
آنچه را که مدیر اورژانس بیمارستان سینا «ماندن بیمار برای جبران هزینه» نامیده، شکلی از گروگانگیری بیماران بیبضاعت در بیمارستانهای دولتی است. کارمند یک بیمارستان در سیستان و بلوچستان که بیشترین جمعیت زیرخط فقر را دارد، در پیوند با همین موضوع به «اعتماد» گفته بود: بیمار تا زمان تسویه هزینهها، گروگان بیمارستان است و حتی اگر فوت کند، جسدش را هم به خانواده تحویل نمیدهند تا زمانی که تکلیف پرداخت هزینههای بستری و درمان؛ چه از طریق همان مکاتبات با مسوولات استانی یا از طریق کمکهای نیکوکارانه و مراسم گلریزان معلوم شود.
محمد شریفیمقدم، دبیرکل خانه پرستار هم این موضوع را تایید کرده است. به گفته او «در یکی از بیمارستانهای بزرگ تهران، برای جلوگیری از فرار بیماران فقیر، اتاقی جداگانه برای بیماران در حال بهبودی درنظر گرفتهاند و بیماران تا زمان تسویه هزینه بیمارستان، در این اتاق به شکل محترمانهای زندانی میشوند.»
دولت اما بدون توجه به این وضعیت تعرفه خدمات بستری در بیمارستانهای دولتی و خصوصی را افزایش داد. بر اساس تعرفه جدید هزینه یک شب بستری در بیمارستان دولتی درجه چهار حداقل ۱۸۳ هزار و ۹۰۰ تومان است. در بخش خصوصی این هزینه پنج برابر افزایش مییابد. جدول شماره دو هزینه هتلینگ بیمارستانهای خصوصی و دولتی را نشان میدهد.
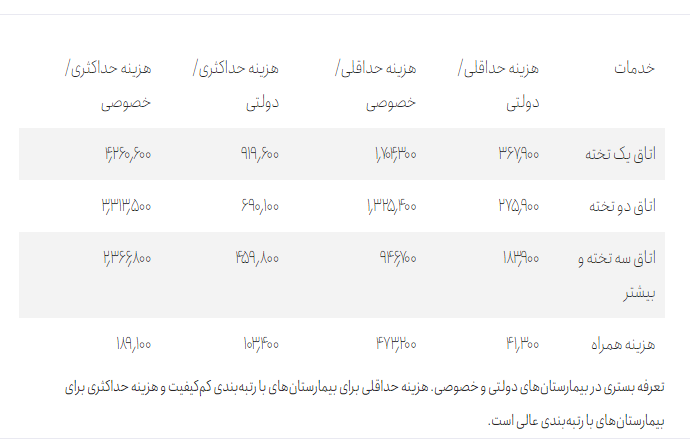
تعرفه بستری در بیمارستانهای دولتی و خصوصی. هزینه حداقلی برای بیمارستانهای با رتبهبندی کمکیفیت و هزینه حداکثری برای بیمارستانهای با رتبهبندی عالی است.
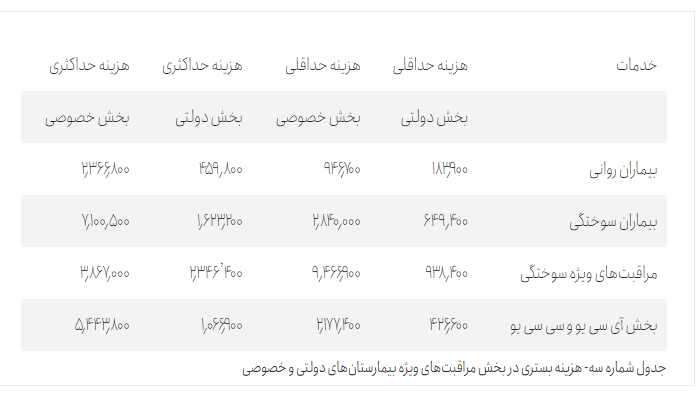
هزینه بستری در بخش مراقبتهای ویژه و یا بخشهای تخصصی هم همانطور که در جدول شماره سه نمایان است، نسبت به بخش و مراقبتهای جانبی بیش از دو برابر افزایش مییابد.
پرداخت هزینه بیمارستانهای خصوصی از توان مزدبگیران خارج است. مدیر یک بیمارستان خصوصی در تهران پرداخت هزینه درمان در این مراکز را تنها با «کمک بیمههای تکمیلی» امکانپذیر دانسته است. او اما هشدار داده بود پس از مصرف ذخیره تجهیزات پزشکی که با ارز ۴۲۰۰ یا ۲۱ هزار تومانی خریداری شده است «حتما هزینه تمام شده درمان برای بیماران مراجعهکننده به بیمارستانهای خصوصی هم بسیار بیشتر از رقمهای امروز خواهد بود» چرا که «مسوولان بیمارستانها دیگر قادر به خرید اقلام مصرفی با دلار ۴۰ هزار تومانی و ۵۰ هزار تومانی نیستند و تامین این تجهیزات را به بیمار واگذار میکنند».
خرید تجهیزات پزشکی مورد نیاز که در بسیاری از بیمارستانهای خصوصی وسایل مصرفی در اتاق عمل را هم شامل میشود، هزینه مضاعفی را بر بیماران تحمیل میکند.
دولت مسئولیتگریز
دولت هنگام آزادسازی نرخ ارز تعهد کرده بود ارز مورد نیاز برای واردات دارو، مواد غذایی و تجهیزات پزشکی را به نرخ دولتی (۴۲۰۰ تومان) تامین کند. بحران ارزی اما به یک «فرصت ایدهآل» برای دولت تبدیل شد تا از زیر بار این تعهد هم شانه خالی کند. واردکنندگان تجهیزات پزشکی که به فساد آلودهاند میگویند دولت حتی دلار ۲۸ هزار تومانی هم به واردات تجهیزات پزشکی تخصیص نمیدهد و همین سبب شده است که قیمت برخی کالاهای پزشکی تا ۱۰۰ درصد افزایش یابد. به گفته نمایندگان مجلس و رئیس کمیته تجهیزات پزشکی دانش بنیان وزارت بهداشت در بودجه ۱۴۰۲ «سهم تجهیزات پزشکی مشخص نیست».
احمد مسلمی ۲۹ فروردین گفته بود اگر ارز ترجیحی برای واردات کالاهای پزشکی تامین نشود «در تعداد زیادی از کالاهای پزشکی همانند کالاهای مورد نیاز بیماران خاص، کالاهای ارتوپدی و قلبی افزایش قیمت ۸ برابری را شاهد خواهیم بود».
نمونه دیگری از مسئولیتگریزی دولت در بخش سلامت را میتوان در طرحی که با عنوان «دارویار» اجرا شد، دید. طرح دارویار با هدف «واقعی شدن قیمت دارو» بدون اینکه سهم بیمار از هزینه درمان را افزایش دهد، اجرا شد. از زمان آغاز این طرح نه تنها کمبود دارویی برطرف نشده بلکه برخی اقلام دارویی در بازار رسمی کمیاب شده است و بیماران مجبورند برای دارو در بازار غیررسمی چند برابر هزینه کنند.
آزادسازی قیمت دارو و تعرفه خدمات درمان بخش دیگری از سیاست کالاییسازی سلامت در ایران است که از دهه ۷۰ خورشیدی با طرح خودگران کردن بیمارستانهای دولتی، کاهش تعهدات سازمانهای بیمه دولتی و واگذاری خدمات سلامت به بخش خصوصی آغاز شد.
سقوط اجباری به زیر خط فقر
مدیرعامل بیمه سلامت ایران ادعا میکند کمی بیش از یک میلیون نفر از جمعیت کشور فاقد پوشش بیمه هستند. رسانههای داخلی ایران اما این ادعا را آمارسازی توصیف و جمعیت بدون پوشش بیمه را بیشتر از سه میلیون نفر برآورد میکنند.
به بیان مدیرعامل سازمان تامین اجتماعی هم حداقل ۳۰ درصد جمعیت ایران زیر پوشش بیمه نیستند. او بهمن ۱۴۰۱ گفته بود: از ۷۰ درصد جمعیت تحت پوشش بیمه، ۵۴ درصد زیر پوشش تامین اجتماعی هستند. جمعیت زیر پوشش بیمه سلامت که دهکهای درآمدی پایین بدون قرارداد کار مشمول بیمه را در برمیگیرد از پنج میلیون تا هشت میلیون نفر اعلام شده است.
بیمه سلامت تنها بخشی از هزینه درمان بیماران در مراکز درمانی خاص را پوشش میدهد و به همین دلیل برخورداران از این بیمه دولتی در صورتی که به مراکز درمانی خصوصی غیر طرف قرارداد با بیمه سلامت مراجعه کنند، باید تمام هزینه درمان را از جیب بپردازند. برخورداران از بیمههای تامین اجتماعی دولتی هم تنها میتوانند از خدمات درمانی در مراکز طرف قرارداد استفاده کنند و در صورت نیاز به خدمات بیرون از این مراکز، باید هزینه آن را از جیب بپردازند.
وزارت بهداشت و درمان در سال ۱۳۹۸ اعلام کرده بود سالانه حدود سه میلیون نفر از جمعیت کشور به دلیل هزینههای کمرشکن سلامت به زیرخط فقر سقوط میکنند. با توجه به رشد هزینه زندگی احتمال میرود این رقم طی سه سال گذشته افزایش چشمگیری یافته باشد. بر اساس اعلام وزارت تعاون، کار و رفاه اجتماعی حدود یک سوم جمعیت ایران زیر خط فقر قرار دارند. تورم ۶۳ درصدی در سال ۱۴۰۱ و تداوم این روند فزاینده در سال جاری که با سرکوب مزدی کارگران همراه شده است، به حتم جمعیت بیشتری را به زیر خط فقر سوق میدهد و درمان را از از دسترس آنها خارج میکند. وضعیتی که به گفته دبیرکل خانه پرستار به مرگ تدریجی فقرا منتهی میشود: فرض کنید که فرد مبتلا به دیسک کمر، به دلیل ناتوانی از پرداخت هزینه جراحی از درمان منصرف شود. این فرد به تدریج فلج میشود. فرض کنید یک مبتلای گرفتگی عروق، به دلیل ناتوانی از پرداخت هزینه جراحی از درمان منصرف شود. این فرد دچار ایست قلبی میشود. یک مبتلای سرطان در صورت ناتوانی از پرداخت هزینههای شیمی درمانی و دارو، دوباره به همان پله اول بیماری سقوط میکند.
برگرفته ای از سایت رادیو زمانه،۱۶ می۲۰۲۳

